Proktologie
Marisken
Diagnose und Behandlung

Diagnostik und Therapie von Analpolypen
Synonyme: Analpolyp, Marisquen, Marisken,
Definition
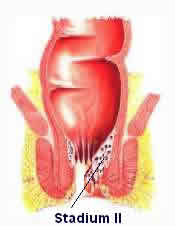
![]() Marisquen sind fibrosierte schmerzlose Hautläppchen
am Afterrand, ob zart oder derb, (im Volksmund auch"äußere Hämmorrhoiden" genannt) sind praktisch
immer harmlos. Diese "Marisken" - auch wenn sie
gelegentlich anschwellen - bedürfen keiner direkten
Behandlung; sie weisen aber auf "echte" (innere)
Hämorrhoiden hin. Sie erreichen Linsen- bis
Kastaniengröße, wobei sie Einzeln auftreten, aber
auch den ganzen After kranzartig umrahmen können.
Bei den Marisquen handelt es sich meist um
das Resultat des sektoriell oder ganz nach außen
verschobenen Anoderms. Anfangs tritt dies in
Form eines sog. Gleitanus beim Stuhlgang auf.
Entzündungen und kleinste Thromben führen bald zu
einer Fixierung dieser Hautläppchen außerhalb des
Analkanals. Manche Marisquen sind als Rest
abgelaufener perianaler Thrombosen anzusehen. Marisquen machen im allgemeinen
wenig Beschwerden. Die Reinigung des Afters nach dem Stuhlgang kann aber
Schwierigkeiten bereiten. Selten auftretende entzündliche Veränderungen führen zu
Jucken, Nässen und u.U. Schmierblutungen.
Insbesondere entzündliche Marisquen bedürfen einer gründlichen Analhygiene, bei
der nach Möglichkeit die Reinigung des Afters nach dem Stuhlgang mit klarem Wasser
erfolgen sollte. Es bewähren sich auch Kamillensitzbäder und lokal anzuwendende
Antiphlogistika in Salbenform.
Nur therapieresistente Marisquen sollten operativ (mit der Diathermie-schlinge oder
dem elektrischen Messer) entfernt werden. Dies kann in Lokalanästhesie erfolgen.
Marisquen sind fibrosierte schmerzlose Hautläppchen
am Afterrand, ob zart oder derb, (im Volksmund auch"äußere Hämmorrhoiden" genannt) sind praktisch
immer harmlos. Diese "Marisken" - auch wenn sie
gelegentlich anschwellen - bedürfen keiner direkten
Behandlung; sie weisen aber auf "echte" (innere)
Hämorrhoiden hin. Sie erreichen Linsen- bis
Kastaniengröße, wobei sie Einzeln auftreten, aber
auch den ganzen After kranzartig umrahmen können.
Bei den Marisquen handelt es sich meist um
das Resultat des sektoriell oder ganz nach außen
verschobenen Anoderms. Anfangs tritt dies in
Form eines sog. Gleitanus beim Stuhlgang auf.
Entzündungen und kleinste Thromben führen bald zu
einer Fixierung dieser Hautläppchen außerhalb des
Analkanals. Manche Marisquen sind als Rest
abgelaufener perianaler Thrombosen anzusehen. Marisquen machen im allgemeinen
wenig Beschwerden. Die Reinigung des Afters nach dem Stuhlgang kann aber
Schwierigkeiten bereiten. Selten auftretende entzündliche Veränderungen führen zu
Jucken, Nässen und u.U. Schmierblutungen.
Insbesondere entzündliche Marisquen bedürfen einer gründlichen Analhygiene, bei
der nach Möglichkeit die Reinigung des Afters nach dem Stuhlgang mit klarem Wasser
erfolgen sollte. Es bewähren sich auch Kamillensitzbäder und lokal anzuwendende
Antiphlogistika in Salbenform.
Nur therapieresistente Marisquen sollten operativ (mit der Diathermie-schlinge oder
dem elektrischen Messer) entfernt werden. Dies kann in Lokalanästhesie erfolgen.
Die Resektion solitärer Marisquen führt zu flachen, kaum sichtbaren Narben. Den ganzen After umrahmende Marisquen sollten nicht gleichzeitig entfernt werden. Eine langwierige, schmerzhafte Wundheilung und u.U. Narbenstenosen könnten die Folge sein. Aber auch unabhängig davon führen große Narbenflächen fast immer zu Mißempfindungen und Störungen der Feinkontinenz. Außerdem beugt auch eine totale Resektion Rezidiven keineswegs vor.
Wie ist der Heilungsverlauf?
Eine Spontanheilung gibt es nicht. Ein asymptomatischer Pilonidalsinus persistiert lebenslang, kann aber auch in die akute (abszedierende) Form oder in das chronische Stadium übergehen. Bei lange Zeit bestehenden chronischen Verläufen ist sogar eine maligne Entartung zu einem Plattenepithelkarzinom möglich.
Wer ist betroffen?
Betroffen sind hauptsächlich Männern im 20. - 30. Lebensjahr, aber auch bei Frauen ist dieser Befund nicht selten. Männer sind mehr als doppelt so häufig betroffen als Frauen.
Was ist die Ursache?
Als Ursache wir ein Einwachsen bzw. Einspießen von abgebrochenen Haaren in die Haut angesehen. Dadurch entsteht ein sog. Fremdkörper-granulom, welches sich entzünden und einen Abszess bilden kann. Hieraus bilden sich dann Fistelgänge in die Tiefe oder an die Hautober-fläche. Andere Meinungen gehen von einer angeborenen (kongenitalen) Missbildung aus.
Begünstigende Faktoren für die Entstehung eines Pilondalsinus sind eine starke Behaarung, Fettleibigkeit, übermäßige Schweißsekretion, eine überwiegend sitzende Haltung (z.B. Kraftfahrer, Bürokräfte) und unzureichende Körperhygiene. Eine familiäre Häufung wurde ebenfalls beschrieben.
Welche Untersuchungen sind notwendig?
Die Diagnose erfolgt meistens durch Anamnese und eine einfach Untersuchung der Region. In der Regel ist eine Blickdiagnose möglich. Bei Druck auf die Umgebung lässt sich im Rahmen der Untersuchung entzündliches Sekret aus den Öffnungen des Pilonidalsinus entleeren.
Wie sieht die Therapie aus?
Die Therapie ist abhängig von Beschwerdebild, Entzündungsstadium und der Form. Die asymptomatische Form bedarf zunächst keiner Therapie. Bei der akut abszedierenden Form und der chronischen Form ist die Operation die Methode der Wahl. Der Abszess wird eröffnet und das gesamte infizierte umliegende Gewebe radikal bis in die Tiefe entfernt und die Wunde offen gelassen, damit sie langsam selbst verheilt. Möglich ist auch ein sofortiger Wundverschluß. Dies sollte aber nur bei nicht aktiver Entzündungssituation durchgeführt werden. Prophylaktisch sollte ein Antibiotikum gegeben werden.
Komplikationen Als Komplikationen werden in der Literatur Blutung, Entzündungen, Rezidiv, Wundheilungstörung. Studien haben gezeigt, dass das offene Vorgehen mit sekundärer Wundheilung zu weniger Rezidiven führt, jedoch ist es eine vorübergehende, deutliche Einschränkung der Lebensqualität vorhanden, da die sekundäre Wundheilung ca. 6-8 Wochen dauern kann.
Entscheidend für Behandlungsergebnisse sind eine sorgfältige Patientenselektion
| 16.11.2014 | Mehr lesen | Druck |





